Pengukuran CVP atau Central Venous Pressure (tekanan vena sentral) adalah teknik pemantauan dengan mengukur tekanan dalam pembuluh vena yang besar (vena kava superior) atau atrium kanan, melalui kateter (CVC – Central Venous Catheter) yang dihubungkan dengan manometer. Hasil pengukuran digunakan untuk menilai fungsi sirkulasi, volume darah, dan kebutuhan penggantian cairan.
Tujuan Pengukuran CVP
- Sebagai pedoman untuk penggantian cairan pada pasien dengan kondisi penyakit serius
- Memperkirakan kekurangan volume darah
- Menentukan tekanan dalam atrium kanan dan vena sentral
- Mengevaluasi kegagalan sirkulasi
- Mengetahui adanya gangguan pada jantung (khususnya jantung kanan)
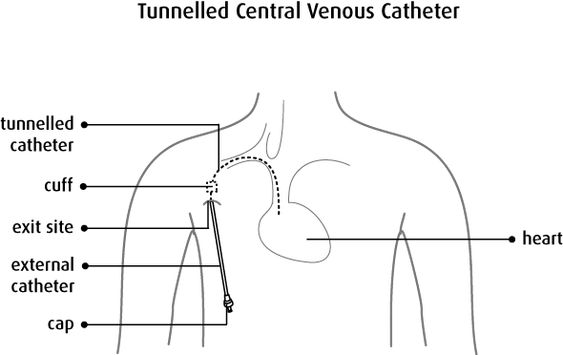
Central Venous Chateter (CVC) juga dikenal sebagai kateter vena sentralis, adalah kateter yang ditempatkan ke dalam vena besar.
Area / Lokasi penempatan CVC atau kateter vena sentral
- Vena jugularis eksterna/interna
- Vena subklavia
- Vena femoral
- PICC Line, atau kateter sentral yang dimasukkan secara perifer).
Indikasi Pengukuran CVP / CVC
- Pasien dengan trauma berat sehingga terjadi perdarahan banyak, syok
- Pasien dengan operasi besar (open heart, trepanasi)
- Pasien dengan kelainan ginjal (gagal ginjal akut, oliguria dengan penyebab tidak jelas)
- Pasien dengan gagal jantung
- Pasien dengan transfusi besar (transfusi masif)
- Pasien dengan terapi cairan hipertonis
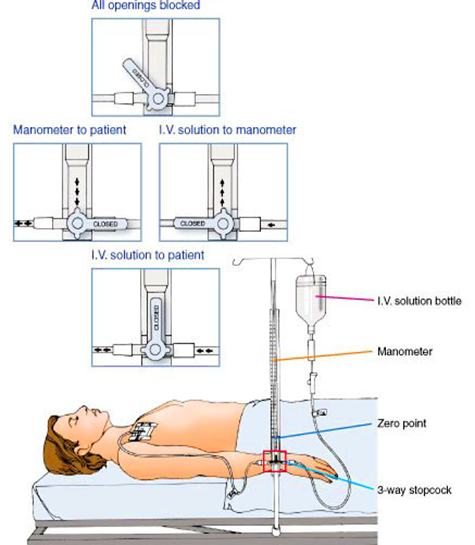
Pemantauan CVP Menggunakan Manometer
Persiapan Alat
- Skala pengukur (manometer)
- Selang penghubung (manometer line)
- Waterpass
- Set infus dan cairan yang akan di pakai (NaCl 0,9%)
- Stopcock atau keran 3-4 cabang (three way)
- Standar infus
- Plester
- Baki beralas (untuk menempatkan semua alat)
Persiapan Pasien dan Lingkungan
- Informed consent (perkenalkan nama, jelaskan tujuan pelaksanaan, kemungkinan yang terjadi saat tindakan, dan waktu pelaksanaan)
- Atur posisi pasien sesuai kebutuhan
- Berikan privasi pada pasien
SOP Pengukuran CVP
- Cuci tangan
- Posisikan pasien dalam kondisi terlentang
- Dengan menggunakan waterpass, tentukan titik nol sesuai dengan tinggi atrium kanan atau sejajar dengan ICS 2-3 mid aksila
- Hubungkan set infus dengan manometer CVP
- Hubungkan cairan infus dengan selang penghubung (manometer line) dan stopcock three way
- Tempatkan skala pengukuran (manometer) sejajar tegak lurus dengan titik nol yang telah ditentukan
- Stopcock atau keran infus yang ke arah pembuluh darah (jantung) ditutup, kemudian cairan dialirkan ke dalam manometer dengan perlahan sampai batas 20-25 cmH2O
- Setelah manometer terisi cairan, tetesan infus distop dan putar stopcock sehingga cairan dari manometer mengalir ke arah pembuluh (jantung)
- Amati fluktuasi cairan yang terdapat pada manometer dan catat angka di mana cairan bergerak stabil (sampai cairan tidak turun lagi). Angka yang ditunjukkan pada permukaan air adalah nilai CVP
- Putar stopcock ke arah semula agar cairan mengalir dari botol infus ke arah pembuluh darah (jantung). Atur tetesan infus seperti semula
- Rapikan peralatan
- Cuci tangan
Interpretasi Nilai CVP
- Nilai Rendah < 4 cmH2O
- Nilai Normal 4-10 cmH2O
- Nilai Sedang 10-15 cmH2O
- Nilai Tinggi > 15 cm H2O
CVP Rendah
Nilai CVP yang kurang/rendah artinya pasien dalam kondisi kurang cairan, mendapatkan ventilasi tekanan negatif, shock, dll.
CVP Tinggi
Nilai CVP pada pasien cenderung tinggi artinya klien mengalami kelebihan volume cairan, gagal jantung kanan, dan pada pasien dengan ventilasi positif.
Referensi
- Mengenal Central Venous Catheter – Dirjen Yankes. https://yankes.kemkes.go.id/view_artikel/1181/mengenal-central-venous-catheter. Diakses 24 September 2022
- Physiology, Central Venous Pressure. NCBI. https://www.ncbi.nlm.nih.gov/books/NBK519493/. Diakses 24 September 2022
- Central Venous Pressure (CVP) Reduction Associated With Higher Cardiac Output (CO) Favors Good Prognosis of Circulatory Shock: A Single-Center, Retrospective Cohort Study. Frontiersin.org. https://www.frontiersin.org/articles/10.3389/fmed.2019.00216/full. Diakses 23 September 2022
- Hurst JW. Central Venous Access. In: Marino PL, (ed.). Marino’s The ICU Book. 4 ed. Philadelphia: Lippincott Williams & Wilkins, 2014, p. 26-46.
